¿Dr. González? Dijo la voz al otro lado de la conexión telefónica, ¡Hola Oscar Danilo! gusto de saludarte.
-No jodas fijate doctor que me acaba de platicar un amigo de Matagalpa, contándome que el médico le ha dicho que tiene el hígado como una piedra. Está afligido, ¿que me podes contar
-Cosas del lenguaje corriente allí.
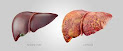
LA CIRROSIS HEPÁTICA: es la etapa final de algunas enfermedades que llevan al hígado a una situación de Fibrosis- Cicatrización, haciendo que se ponga rígido, duro, perdiendo su función y su estructura normal, (El hígado deja de hacer bien su trabajo y se pone “duro”), tras algunos años de evolución.
*LA CIRROSIS es una causa de muerte frecuente en todo el mundo. En Estados Unidos, cada año mueren alrededor de 35 000 personas a causa de complicaciones derivadas de la cirrosis.
¿CUALES SON LAS CAUSAS?
Pueden ser múltiples. En los Estados Unidos y en la mayoría de los países desarrollados, las causas más frecuentes de cirrosis son consumo crónico excesivo de alcohol, la hepatitis crónica por virus C y B, Y otras enfermedades hepáticas ( Hígado graso, El hígado graso que no está causado por el alcohol por lo general se presenta en personas con sobrepeso, diabetes, o cifras elevadas de colesterol, hepatitis B, Autoinmune, alteraciones genéticas, etc).
- Algunas enfermedades y fármacos pueden causar fibrosis del hígado, Cirrosis hepática. -Ciertos trastornos metabólicos hereditarios, como la sobrecarga de hierro( Hemocromatosis) Sobrecarga de cobre ( Enfermedad de Wilson) y trastornos Inmunológicos que dañan las vías biliares, como la Colangitis Biliar Primaria antes llamada Cirrosis Biliar primaria y Colangitis Esclerosante.
- *Recalco que la causa más comunes de cirrosis es el ABUSO CRÓNICO DE BEBIDAS ALCOHÓLICAS.
¿QUÉ SINTOMAS ME PUEDE DAR?
En la fase inicial el paciente puede estar asintomático y hacer vida normal. De hecho,
hay personas que tienen cirrosis y lo desconocen. En algunos casos la eliminación de la
causa (alcohol, virus B o C) evita el avance de la enfermedad y permite una supervivencia
normal.
En esta fase, sin embargo, pueden aparecer algunos síntomas como: Pérdida
de apetito, malestar general, cansancio, disminución de la capacidad de trabajo, pérdida
de masa muscular, descenso de la tensión arterial, aparición de manchas cutáneas rojizas
llamadas arañas vasculares, hematomas con golpes pequeños, sangrado por las encías y
disminución del deseo y de la potencia sexual. A veces existe una sutil alteración de la
función cerebral (encefalopatía subclínica) que puede disminuir el rendimiento intelectual
y aumentar el riesgo de accidentes al conducir.
Otros pacientes pasan de esta situación a tener una complicación aguda muy grave
que puede comprometer su vida. En otros casos la enfermedad progresa hasta llegar a la
fase avanzada, en la cual aparece el cuadro florido de la cirrosis, la calidad de vida disminuye
y el riesgo de muerte crece.
En la cirrosis avanzada se agravan las manifestaciones anteriores y ocurren complicaciones
graves, como la distensión del abdomen por acúmulo de líquido en abdomen (ascitis ) e hinchazón de tobillos y piernas por retención de líquidos ; Hemorragias digestivas(Vómitos de sangre )y alteraciones de la función cerebral con cambios sutiles (mayor torpeza, lentitud de pensamiento) o manifiestas como desorientación, alteración de la conducta, somnolencia o incluso coma (encefalopatía hepática).
*Además, la cirrosis, desde su fase compensada predispone al CÁNCER DE HÍGADO.
¿ CÓMO SE DIAGNOSTICA?
Se hace por los hallazgos de historia y exploración clínica combinada con estudios analíticos y pruebas de Imagen ( Ecografía, Tomografía axial computerizada, Resonancia Magnética, Elastografía ( que mide el grado de fibrosis del hígado) y la Biopsias hepática, que en algunos casos no es absolutamente necesaria.
-Una persona puede enterarse de padecer cirrosis por hallazgo imprevisto
*Las personas con cirrosis están en riesgo de desarrollar cáncer de hígado, por lo que se su seguimiento cada cierto tiempo es importante, al menos cada 6 meses. Su médico seguramente le realizará ecografías cada 1-2 años (y, en caso necesario, una resonancia magnética nuclear [RMN] o una tomografía computarizada [TC]) y análisis de sangre con regularidad para detectar un posible cáncer.
-*Es importantísimo saber si una persona tiene una enfermedad hepática crónica ya o una cirrosis en fase inicial, porque el tratamiento adecuado puede detener la evolución.
-En la cirrosis se producen insuficiencia hepática e hipertensión portal (aumento de
presión en el sistema venoso que lleva la sangre de las vísceras abdominales al hígado).
-La primera produce entre otros, fallos en la fabricación de proteínas y factores de la coagulación, en la depuración de sustancias y en el control de la nutrición.
-La hipertensión portal hace que la sangre que debería pasar por el hígado circule por otras vías. Y aparecen VARICES ESOFÁGICAS y gástricas, que pueden romperse y producir hemorragias muy graves.
-En las personas con cirrosis existen dos etapas: Una inicial donde el hígado sano restante es capaz de seguir cumpliendo todas sus funciones (cirrosis compensada) y otra avanzada donde ya no le es posible y se agrava el cuadro (cirrosis descompensada).
-Las personas con cirrosis descompensada son las que se han puesto amarillos, ya se les acumula líquido en el abdomen, tienen Trastornos de las funcione superiores, y sufren hemorragias digestivas.
TRATAMIENTO
Hábitos de Vida; las personas con cirrosis deben hacer ejercicios ligeros diario y mantener horarios regulares con suficiente descanso nocturno. Deben distribuirla ingesta total en cinco comidas al día y hacer una dieta con poca sal. También en este caso es el médico el que debe indicar la alimentación a seguir según la situación de cada
paciente.
*NO se debe consumir alcohol aunque la causa de la cirrosis sea otra.
En cuanto al tratamiento con fármacos hay que diferenciar dos tipos:
—Los destinados a eliminar la causa de la cirrosis y evitar que progrese, por ejemplo,
los tratamientos contra los virus B y C y la eliminación del consumo de alcohol.
—Los destinados a prevenir o tratar las complicaciones de la cirrosis, por ejemplo,
los diuréticos para eliminar la hinchazón de tobillos o la ascitis, medicamentos para aumentar
el número de deposiciones y prevenir la encefalopatía como la lactulosa o el lactitol
o unos fármacos llamados betabloqueantes para prevenir la rotura de las varices esofágicas
y evitar las hemorragias digestivas.
En cualquiera de los dos casos lo mejor y más sensato es tomar los medicamentos que le indique su médico y sólo esos.
*Finalmente hay que saber que el tratamiento definitivo de la cirrosis avanzada es el
trasplante hepático y ofrece excelentes resultados.
*Hay que poder indicarlo a tiempo, antes de que el paciente esté en una situación crítica, por eso el seguimiento periódico por el médico (mínimo dos veces al año) es fundamental.
Notita del Martes 28 de marzo 2023.
Dr. Roberto González G.
Gastroenterólogo.